De hoge prijzen van nieuwe geneesmiddelen zetten de ziekteverzekering onder druk. Zijn onze pillen te duur of zijn de hoge prijzen een onvermijdelijke bijwerking van een toegankelijke gezondheidszorg?
Investeren in innovatie is altijd een goed idee. In traditionele sectoren levert dat een efficiënter productieproces en dus hogere winstmarges op. In de geneesmiddelenindustrie is de motivatie om te innoveren grotendeels gekoppeld aan het feit dat fabrikanten dankzij hun octrooien hoge prijzen kunnen vragen. “Een hoge prijs is volgens de farmasector nodig om de ontwikkelingskosten te kunnen terugverdienen”, verklaart de gezondheidseconoom Lieven Annemans (UGent).
Aan een nieuwe therapie gaat vaak jarenlang onderzoek vooraf en eer het nieuwe geneesmiddel op de markt kan komen, moet het tal van goedkeuringsprocedures doorlopen. Tegenover dat dure onderzoek staan een tijdelijk monopolie en een prijs die vaak vele malen de productiekosten overschrijdt.
Op dat model komt almaar meer kritiek. De top tien van de farmabedrijven haalt een winstmarge van 20,9 procent. Die bedrijven geven gemiddeld 19 procent uit aan onderzoek en ontwikkeling, terwijl 29 procent gaat naar marketing en verkoop. De sector is bij investeerders geliefd voor zijn stabiele winstmarges, maar de hoge prijzen slaan een gat in de socialezekerheidsystemen. “Daarom gaan stemmen op om farmabedrijven te verplichten de ontwikkelingskosten van een geneesmiddel publiek te maken”, zegt Annemans “In het zogenaamde cost-plus-prijsmodel krijgt de fabrikant een aanvaardbare winstmarge boven op die ontwikkelingskosten. Op het eerste gezicht lijkt dat een goed idee, maar er zijn ook nadelen. Het neemt bijvoorbeeld de prikkel weg om de kosten in de hand te houden. En het houdt geen rekening met het verschil tussen matige en echt goede geneesmiddelen.”
Je krijgt de indruk dat het geneesmiddelenbudget in achterkamertjes wordt onderhandeld” Paul Callewaert, Socialistische Mutualiteiten
Zotte prijzen
De jongste jaren is een ander element steeds belangrijker geworden in de prijsbepaling van een geneesmiddel: de bereidheid van de patiënt en de maatschappij om te betalen voor gezondheid. De farmasector maakt daar handig gebruik van om de prijzen op te drijven. Die willingness to pay wordt daarom gekoppeld aan een model van value based pricing. “De redenering is dat een geneesmiddel dat een enorme impact heeft, ook een hogere prijs verdient”, zegt Annemans. “In elk geval een hogere prijs dan een geneesmiddel dat slechts een marginale verbetering biedt. Stilaan blijkt dat sommige bedrijven daar eerder optimistisch mee omgaan. Dat leidt soms tot zotte prijzen.”
“De discussie draait eigenlijk om hoeveel een mensenleven waard is”, vult Marc Moens, de voorzitter van het artsensyndicaat BVAS, aan. “Bij de eerste behandelingen tegen borstkanker lag dat op 30.000 euro per gewonnen levensjaar. Tegenwoordig tellen we een veelvoud daarvan neer. Farmabedrijven kijken voor hun prijszetting steeds minder naar de kostenstructuur van een geneesmiddel, maar steeds duidelijker naar de bereidheid tot betalen.”
Een extreem voorbeeld zijn de zogenoemde weesgeneesmiddelen, medicijnen tegen ziektes die minder vaak voorkomen. Doordat ze een kleine markt bedienen, waren die lange tijd minder aantrekkelijk voor de farmasector, die vooral mikt op blockbusters, geneesmiddelen die een omzet van een miljard euro per jaar halen. Twintig jaar geleden kwam er in Europa een apart statuut voor weesgeneesmiddelen. Wie investeerde in zeldzame ziektes, kon rekenen op een tienjarig monopolie. “De industrie zet nu ook in op zulke niche-busters“, ziet Luc Van Gorp, de voorzitter van de Christelijke Mutualiteiten. “Het toont dat regelgeving sturend kan werken. Tegelijk zien we bedrijven het statuut van weesgeneesmiddel misbruiken om een snelle markttoegang, exclusiviteit en hoge prijzen te forceren. We zien bijvoorbeeld dat oude geneesmiddelen worden omgevormd tot weesgeneesmiddelen om er maximale commerciële voordelen uit te halen. Dat moeten we bijsturen.”
Een voorbeeld van zo’n ethisch bedenkelijke evolutie is de forse prijsverhoging die het Italiaanse Leadiant Biosciences doorvoerde voor CDCA. De tien Belgische patiënten die het middel nodig hebben, zagen hun behandeling meer dan 300 keer duurder worden. Een jaarbehandeling kost nu 153.000 euro en wordt niet terugbetaald.
Kanker kost geld
Value based pricing vertrekt dus van de waarde van een geneesmiddel, maar die hangt af van wie ernaar kijkt. Voor de individuele patiënt is de impact anders dan voor de belastingbetaler die de ziekteverzekering financiert. Dat fenomeen speelt bijvoorbeeld in de groep van nieuwe kankergeneesmiddelen. Ook daar loopt de prijs snel op tot meer dan 100.000 euro per behandeling. Op de duur is die prijsevolutie onhoudbaar voor de sociale zekerheid.
Het thema leeft al langer, maar de exuberante prijzen leidden vorige week tot discussies in de Kamer. “We praten over een klein aantal geneesmiddelen”, nuanceert Stefaan Fiers van Pharma.be. “Negen op de tien geneesmiddelen kosten minder dan 1 euro per dag. Is het ethischer die geneesmiddelen niet te ontwikkelen dan er een hoge prijs voor te vragen?”
Bovendien wijst Fiers er op dat het productieproces van nieuwe biologische geneesmiddelen vaak duurder is. “De klinische onderzoeken voor nieuwe indicaties moeten telkens opnieuw gebeuren”, zegt Fiers. “Eigenlijk wordt in dit debat vaak vergeten dat de prijs meer het proces weerspiegelt dan het product.”
Marc Moens: “Het is logisch dat de uitgaven stijgen. Neem melanoom, een kanker die steeds vaker voorkomt. We hebben dankzij de immunotherapie tegenwoordig de mogelijkheid jonge mensen te genezen. Dat kost wel een paar honderdduizend euro, maar een arts wil zijn patiënten die behandeling toch niet ontzeggen?”
De reactie van minister van Sociale Zaken Maggie De Block (Open Vld) in het parlement vorige week, toont de spanning tussen de toegankelijkheid en de betaalbaarheid van geneesmiddelen. “Veel mensen lijken te vergeten dat een pak patiënten de afgelopen jaren hun levenskwaliteit ongelofelijk hebben zien toenemen, dankzij en niet ondanks de aanwezigheid van de sterke geneesmiddelenindustrie in ons land. Maar het klopt dat ons model op zijn limieten botst. Daarom heb ik de voorbije jaren verschillende hervormingen doorgevoerd, maar we zullen daar de komende jaren op moeten blijven inzetten. Budgettaire voorzichtigheid is noodzakelijk, maar als overheid kan je niet zeggen aan een patiënt: ‘Sorry, we betalen dit niet terug want het geld voor dit jaar is op.’ Als er een oplossing is, dan heeft de patiënt daar recht op. Het is aan de overheid om budgettaire oplossingen te vinden.”
Het wonderlijke artikel 81
Het prijsbeleid voor geneesmiddelen van de afgelopen jaren heeft de druk op het budget in de ziekteverzekering vergroot. Zelfs zonder de excessen tikt een tijdbom onder de ziekteverzekering. Dat geeft minister De Block ook toe. “De toenemende druk op het geneesmiddelenbudget is een feit. Een aantal innovatieve geneesmiddelen die we de voorbije jaren zijn gaan terugbetalen, is duur, zeker de eerste jaren, maar ze zijn essentieel. En laat het duidelijk zijn: ik zit liever in deze situatie, waarbij we fantastische maar vaak erg dure geneesmiddelen hebben waarmee we mensen kunnen helpen, dan dat we die geneesmiddelen niet hebben en er budgettair geen vuiltje aan de lucht is. Het belang van de patiënt komt altijd op de eerste plaats.”
Budgettaire voorzichtigheid is noodzakelijk, maar als overheid kan je niet zeggen aan een patiënt: ‘Sorry, we betalen dit niet terug want het geld voor dit jaar is op'” Maggie De Block, minister van Sociale Zaken
De druk op het geneesmiddelenbudget zit voornamelijk verscholen in de zogenaamde managed entry agreements, in ons land bekend als de artikel 81-procedure. Het gaat om tijdelijke contracten die nieuwe geneesmiddelen toelaten op de Belgische markt na rechtstreekse onderhandelingen tussen een farmabedrijf en een werkgroep op het kabinet van de minister van Sociale Zaken. In enkele jaren is het aandeel van dat type contracten in ons land gestegen tot bijna een kwart van de 4,1 miljard euro die het Riziv uitgeeft aan de terugbetaling van geneesmiddelen. Dat is opvallend, want bij de invoering in 2010 was het mechanisme bedoeld als een uitzonderingsmaatregel.
De normale procedure voor een nieuw geneesmiddel verloopt in een aantal stappen. Eerst is een goedkeuring van het Europese geneesmiddelenagentschap EMA nodig om te worden toegelaten op de markt. Daarna moeten de lidstaten een prijs en een terugbetalingsregeling vastleggen. Daarin speelt de Commissie Tegemoetkoming Geneesmiddelen (CTG) een sleutelrol. Ze neemt vier criteria in acht: de effectiviteit van de behandeling, de impact op het budget, de kostenefficiëntie en de ernst van de ziekte. Als er onzekerheid is in verband met een aanvraag, zowel therapeutisch als budgettair, kan de CTG de aanvraag doorverwijzen naar de artikel 81-procedure. Daarin wordt een prijs-volumecontract afgesloten met de fabrikant. Aan het contract is ook een bijlage gekoppeld die een geheime prijskorting bepaalt. Aanvankelijk moesten farmabedrijven die korting geven zodra de verkoop van het middel een bepaald volume overschreed. De recentere contracten voorzien vanaf het begin in een korting. Voor de farmasector is het geheime karakter van die kortingen belangrijk om in andere landen een hogere prijs te kunnen kunnen onderhandelen. “Alleen leidt dat tot een inflatoire spiraal. Een bedrijf dat vermoedt dat het zijn prijs zal moeten laten zakken, legt zijn initiële vraagprijs bewust hoger, zodat zelfs met kortingen de marge verzekerd is”, stelt Annemans.
Volgens het rapport dat het Kenniscentrum voor de Gezondheidszorg (KCE) in 2017 publiceerde over de artikel 81-contracten was er tussen 2010 en 2015 sprake van 74 overeenkomsten. Een goed jaar later vielen 81 geneesmiddelen onder zo’n regeling. In de helft van de gevallen werd de contractonderhandeling opgestart op advies van de CTG, in 13 gevallen gebeurde dat ondanks een negatief advies van de CTG en in 26 gevallen zelfs zonder het advies van de CTG. De ziekenfondsen, die traditioneel een sterke vertegenwoordiging hebben in de CTG, zijn daar niet blij mee. “Je krijgt de indruk dat het overlegmodel in onze ziekteverzekering almaar vaker wordt omzeild en het geneesmiddelenbudget in achterkamertjes wordt onderhandeld”, zegt Paul Callewaert, de topman van de Socialistische Mutualiteiten.
Ook het KCE en het Rekenhof uitten al bedenkingen over het geheime en weinig transparante karakter van de contracten. Hetzelfde geluid bij de artsen. “Artikel 81 is geen idee van deze minister, maar je ziet wel een forse toename van het gebruik”, stelt Moens. “We hebben nauwelijks zicht op die contracten, want de kortingen zijn geheim. We zien enkel de gevolgen in het stijgende geneesmiddelenbudget.”
Impact op de ziekteverzekering
De regering-Michel legde bij haar aantreden een groeinorm van 1,5 procent aan de ziekteverzekering op. Het beleid is erop gericht nieuwe, innovatieve geneesmiddelen te financieren met besparingen op de oude geneesmiddelen. Maar die aanpak botst op zijn limieten. “Vorig jaar sloeg het geneesmiddelenbudget een gat van ruim 500 miljoen euro”, zegt Marc Moens, de voorzitter van het artsensyndicaat BVAS. “Dat laat zich voelen in de hele ziekteverzekering. Het artsenbudget kan daardoor niet stijgen zoals zou moeten.”
Ook de ziekenfondsen benadrukken de impact op de rest van de gezondheidszorg. “Het geneesmiddelenbudget zal aan het einde van de legislatuur bijna 10 procent hoger liggen dan in 2015”, zegt Paul Callewaert, de topman van de Socialistische Mutualiteiten. “Dat is een pak meer dan de 1,5 procent die was afgesproken in het toekomstpact dat de minister afsloot met de sector.”
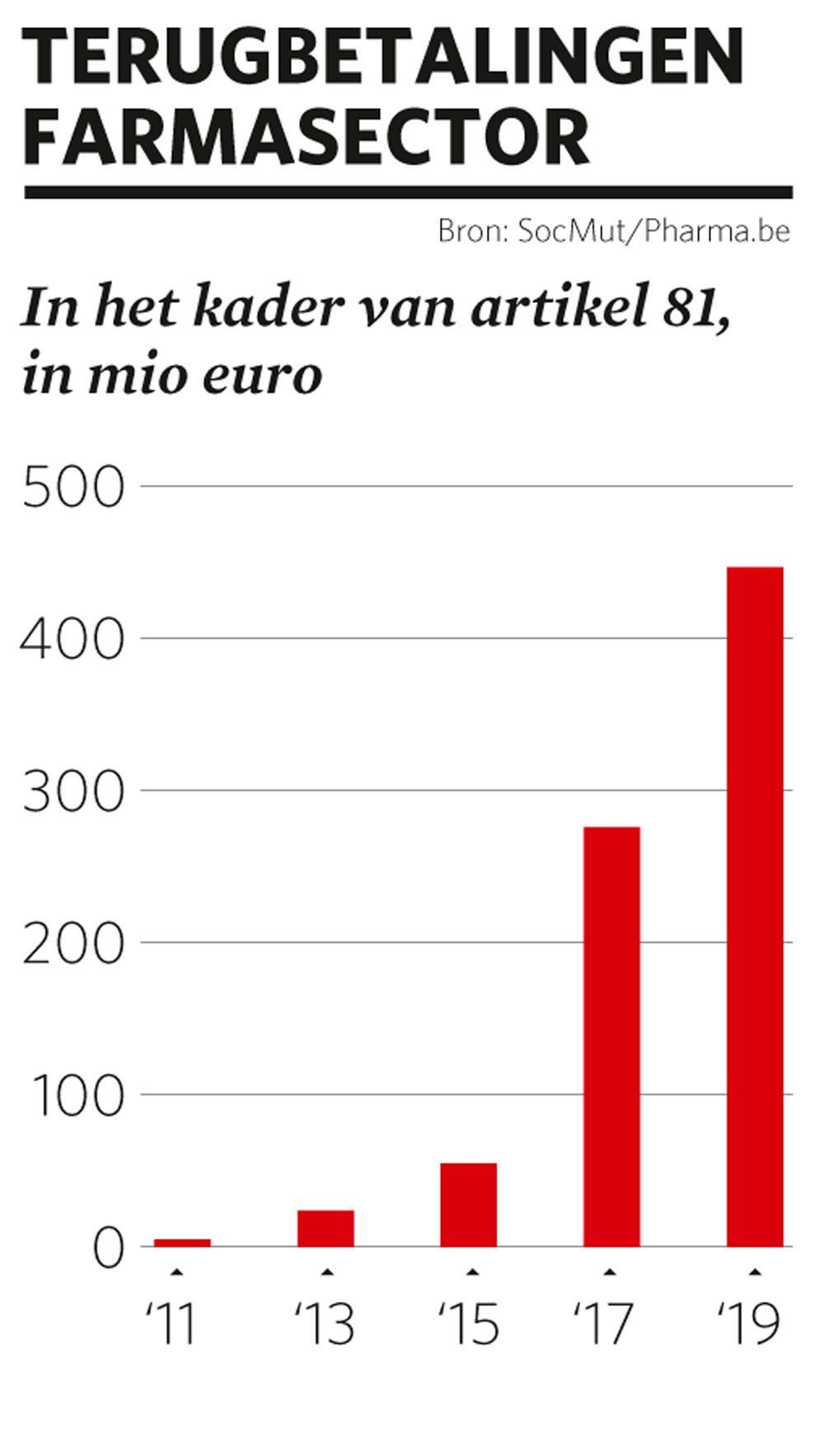
Volgens de berekeningen van de Socialistische Mutualiteiten gaf de ziekteverzekering 947 miljoen meer uit aan geneesmiddelen dan afgesproken. Na aftrek van de gebruikelijke terugbetalingen van de farmasector ( zie grafiek) zou dat nog 582 miljoen zijn. Callewaert: “Dat is het gevolg van de hoge prijzen en een gebrek aan volumebeperkende maatregelen. En intussen betaalt de patiënt wel meer voor antibiotica, zijn neusspray en maagzuurremmers.”
Ook Jeroen Schoenmaeckers, expert gezondheidszorg bij de sp.a, verwijst naar de impact op de andere sectoren. “De geneesmiddelenindustrie ontsnapt voor een stuk aan de besparingsinspanningen van de regering, terwijl de zorgverstrekkers 30,8 miljoen in 2018 en zelfs 100 miljoen in 2017 moesten besparen om het tekort in het geneesmiddelenbudget op te vangen.”
Fiers reageert: “Als je alle besparingen, heffingen en belastingen optelt, dan heeft de farmasector tussen 2015 en 2019 juist 6,1 miljard euro bijgedragen. Wij nemen onze verantwoordelijkheid. Die mechanismen maken dat het budget voor de geneesmiddelen onder controle is en dat het aandeel van de geneesmiddelen in de uitgaven van het Riziv niet sneller is gestegen dan andere takken van de gezondheidszorg. Trouwens, het Riziv concludeerde in juni zelf dat er geen aanwijzingen zijn dat artikel 81 de oorzaak zou zijn van een stijging van de uitgaven.”
Meer kankers of te hoge prijzen?
De nieuwe kankergeneesmiddelen zijn de belangrijkste oorzaak voor de stijgende prijzen in de ziekteverzekering. Ze worden hoofdzakelijk in ziekenhuizen verstrekt. We deden een poging om op basis van statistische gegevens van IMS diverse Europese landen met elkaar te vergelijken. Daaruit blijkt dat België op het gebied van prijzen niet in negatieve zin uitblinkt. Er is wel een volumeprobleem. In 2018 hebben Belgische ziekenhuizen naar de proportie van de bevolking bijna 35 procent meer eenheden van de duurste honderd geneesmiddelen verbruikt dan het Europese gemiddelde. Naar waarde is het verschil nog opvallender: bijna 80 procent meer. Het zou betekenen dat we voor die honderd dure geneesmiddelen 706 miljoen euro meer uitgeven dan het Europese gemiddelde. Anders gezegd: ofwel zijn er meer kankerbehandelingen in ons land nodig, ofwel spelen in andere landen mechanismes om de maatschappelijke kostprijs in de hand te houden. De legendarische toegankelijkheid van de Belgische zorg speelt ons dus parten.
500 miljoen
euro ging het geneesmiddelenbudget vorig jaar over de schreef.
